Una chiacchierata su un tema che ci sta a cuore tra la famiglia di Hector e la direttrice scientifica di VIDAS nelle vesti insolite, ma del tutto proprie, di caregiver.
La storia di un paziente, Hector, uomo ancora giovane, neppure sessant’anni e una malattia scoperta a uno stadio irrimediabilmente avanzato, offre l’occasione per riflettere sul tema del caregiving – non un pretesto, ma uno stimolo che nasce dalla visione di una famiglia straordinaria. La dedizione di Raquel, moglie di Hector e dei loro quattro figli, stretti attorno al marito e papà, apre alla riflessione su cosa significhi affrontare la perdita. Niente di scontato, o di semplice.
“Quarant’anni fa, quando abbiamo iniziato a curare le persone nelle loro case, le famiglie che incontravamo erano come questa – spesso più adulte, con figli più grandi e anche nipoti. Oggi, a Milano, più della metà dei nuclei familiari è monocomponente, con una dimensione di solitudine a tratti emergenziale. In molti casi, invece, troviamo famiglie molto numerose, allargate e ricomposte, molto frastagliate nelle relazioni interne. Una complessità decisamente superiore a quella degli anni Ottanta e Novanta.” È Barbara Rizzi, medico palliativista e direttore scientifico, in VIDAS da un paio di decadi, a rispondere alla domanda sull’identità delle famiglie che ancora incontra da curante.
“Qualche volta la malattia, dopo la deflagrazione iniziale, ricostruisce un ambiente di relativa partecipazione; altre, non accade e il fatto che un membro della famiglia si ammali non muove la solidarietà dei suoi cari. Succede non di rado che persone oltre i 70, 75, 80 anni non possano essere dimesse dall’ospedale perché, persa la propria autonomia, a casa nessuno possa farsene carico. I figli potrebbero esserci, ma lavorano, vivono distanti, si sottraggono a un ruolo che, per la generazione dei nostri genitori, nati tra le due guerre, era una consegna naturale. Penso alla mia mamma, giovane sposa trasferitasi nella casa di mio papà dove vivevano i suoi genitori – nonni che lei ha accudito, lasciando il lavoro quando si sono ammalati, fino alla loro morte. Allora la famiglia allargata era di questa natura soltanto, più generazioni sotto lo stesso tetto”.

I figli di Hector si danno il cambio accanto al padre: “Si sono invertiti i ruoli, siamo noi a prenderci cura di papà. Ci hanno cresciuti con l’idea che prima di tutto viene la famiglia e ci hanno dato sempre quello di cui avevamo bisogno, nonostante fossimo quattro, più o meno della stessa età.”
“La vita cambia, mamma e papà ci hanno insegnato ad affrontare le cose concentrandoci su quelle positive, anche quando la maggior parte non lo sono”.
La famiglia Ayala è emigrata in Italia dall’Argentina circa 25 anni fa, il signor Hector racconta la sua vita di sacrifici, lui cartongessista, la moglie badante, esibendo il suo orgoglio e l’amore per i figli. Quando è stato diagnosticato il cancro, ognuno ha fatto la propria parte. Bruno, l’unico maschio, si è assentato dal lavoro per un mese e mezzo: “La priorità è diventata papà. Ci ha aiutati a vederlo come un esempio e a pensare di imitare quello che ha fatto con noi. Mettere lui al primo posto ha significato fare rinunce, ma non ci sono pesate perché l’amore per papà è più grande”.
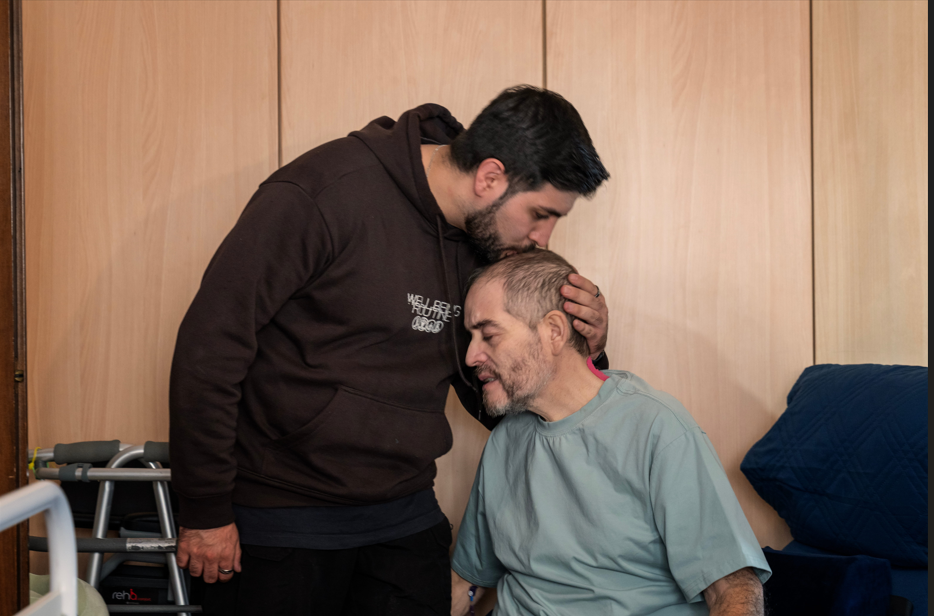
La collaborazione della famiglia spesso è un processo al quale i curanti lavorano come a un obiettivo perché, quando c’è, modifica il tenore complessivo dell’assistenza.
“Si punta sulla famiglia anche quando c’è un caregiver professionale perché, se questi dà continuità di presenza, la famiglia andrà coinvolta nelle tante decisioni che accompagnano la fine della vita. La vicinanza può anche essere soltanto emotiva e affettiva, tenendo le fila dell’assistenza, cosa che permette a noi curanti di lavorare bene. Quando c’è ed è una presenza costante, fin dal colloquio con gli assistenti sociali si indaga in quale situazione emotiva si trovi – ci sono famiglie stanche e spaventate, giunte all’incontro con le cure palliative dopo mesi in allerta, straziate da ricoveri in ospedale, terapie debilitanti, crisi, speranze che si sono riaccese, aspettative infrante. Hanno bisogno di cambiare lo sguardo sulla malattia e ci rimandano la loro angoscia all’idea di gestire a casa la terminalità, qualcuna azzarda di poter valutare l’hospice.
Gli assistenti sociali, da subito, cercano di stabilire quali risorse si possano mettere in campo e danno forma a una rete che può fare da sostegno – spesso accade, allora, che i sensi di colpa, montanti all’idea di essere costretti al ricovero di mamma o papà, si sciolgano perché si vede come basti qualche aggiustamento alla routine di tutti, distribuire meglio i compiti, valorizzare possibilità non viste, per curarli a casa, dove vogliono stare. Bisogna lavorare per demolire l’idea che il caregiver debba essere uno solo e si accogli per intero l’onere dell’assistenza, da mattina a sera“.

Esiste, in effetti, un confine sottile tra l’essere mossi dalla volontà e il desiderio di accudire e il non potersi sottrarre al dovere di prestare assistenza. Specie quando le malattie si prolungano su mesi e anni, le motivazioni iniziali possono incrinarsi, con il crescere della fatica e la complessità delle risposte, ritmi che si intensificano fino a diventare estenuanti. L’accudimento diventa una gabbia, il caregiver, isolato, si sente prigioniero”.
La cura dei nostri genitori, lo sappiamo, oggi è spesso esternalizzata a figure professionali di fatto conviventi, in una vicinanza domestica che sfuma i confini della professione surrogando, forse, modelli di famiglia inediti. Nello stesso tempo, il contratto delle badanti è stato l’approdo per regole certe e perimetro dell’attività di cura: “Un buono strumento, direi”, continua Barbara, “che quantifica il tempo dell’attività in casa e, in linea teorica, consentirebbe alle badanti di trascorrere un discreto numero di ore anche al di fuori dell’abitazione, come tempo libero per sé”. Chi cura vive, nel frattempo, e in quella casa mangia, si riposa, si lava – la vita è più plastica delle regole che le danno una forma a posteriori. I contratti sono arrivati ben dopo di loro, migranti dall’Est Europa, dal Sud-Est asiatico, già al lavoro nelle nostre case. È quel che accade oggi con la legge sui caregiver familiari. Regolamenta e verifica la dimensione del fenomeno, ma è stata chiesta perché fosse riconosciuto il diritto ad avere un sostegno pubblico per chi dedica alla cura un numero di ore che supera la metà di quelle di una giornata, sabati e domeniche compresi, e, potenzialmente, potrebbe estendersi a 24”.

I figli di Hector si sono divisi i compiti per restare sempre accanto a lui e garantirgli la più alta qualità di vita anche nel momento in cui è più fragile di quanto sia mai stato nella vita. Isole felici, agli antipodi rispetto a certe situazioni conflittuali e delicatissime dove pure le équipe di cura si trovano a muoversi.
Continua Barbara: “Accanto al caregiver principale, oggi esiste anche la figura dell’amministratore di sostegno che, quando non coincide con il primo, può rendere ancora più complesso il nostro lavoro di assistenza”.
Le emozioni rendono le cose più complicate ma anche molto lineari. Come i figli di Hector, anche Barbara e le sue sorelle si occupano della madre, anziana e con più di qualche acciacco. “Non ci viene neanche il dubbio di non prenderci cura di lei, è dentro la mia testa e il mio cuore. “È il naturale ciclo della vita, lei si è presa cura di noi, ma non solo, si è presa cura di tante persone, amici, vicini, in modo silenzioso ma sempre attento, pur non supportata da una professione specifica essendo lei casalinga. E così ci ha insegnato a prenderci cura degli altri, senza far rumore. Ci turniamo sui fine settimana in modo da liberare la badante, fissando le agende in modo da non mancare mai. A chi obietta che è impegnativo, la mia replica è sempre un po’ sorpresa: “Forse, sì, ma è la mia mamma!”.
Questo articolo è tratto dal Notizario “Insieme a VIDAS”.
Sfoglia l’ultimo numero QUI






